Emergencias Oncológicas
MV. Osacar Juan M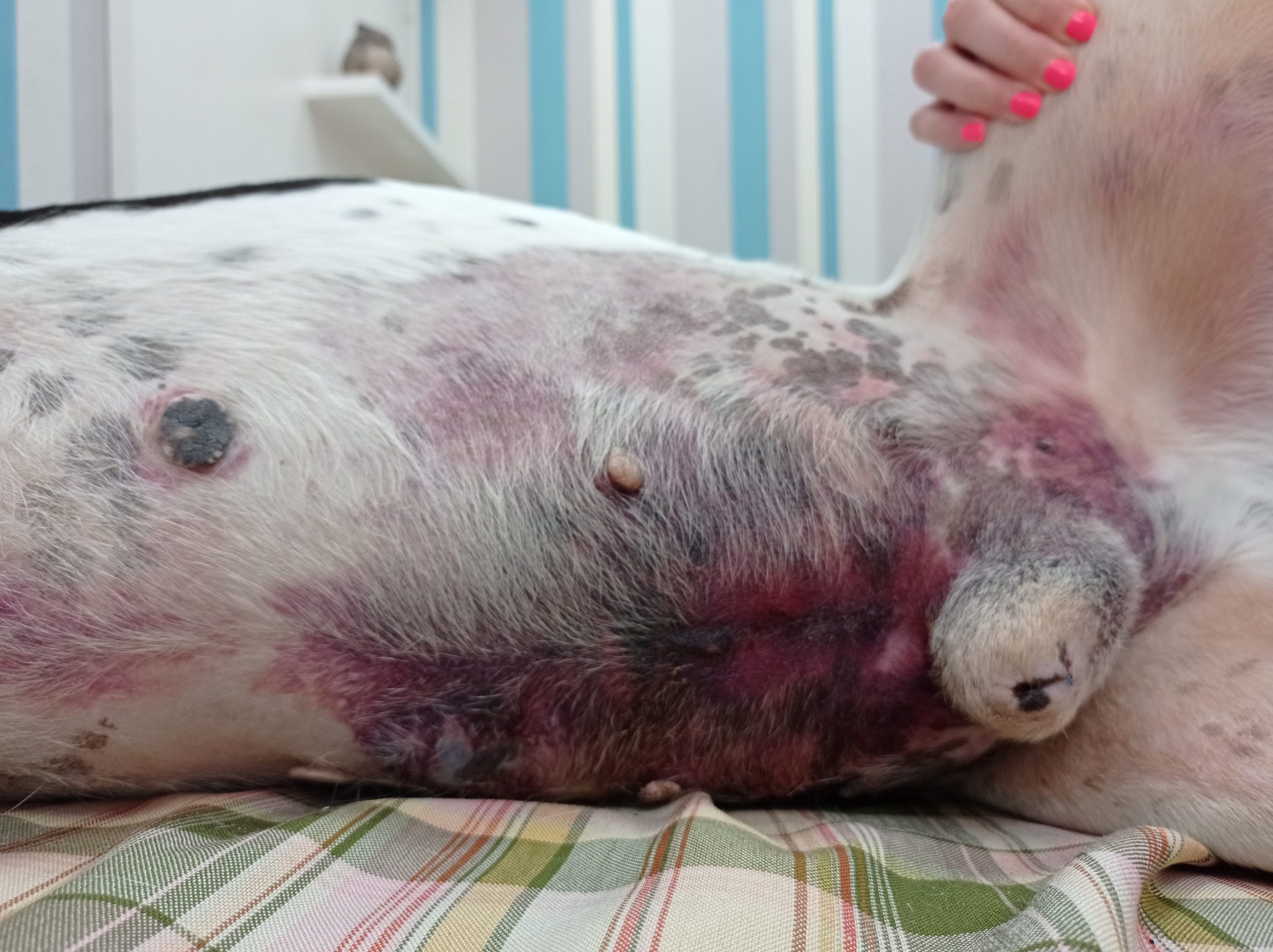
MV. Osácar Juan Manuel
MV. Furno Walter René
Las emergencias oncológicas deben ser consideradas parte de un cuadro clínico y no de forma independiente, correlacionándolo con comorbilidades preexistentes de cada paciente. Esto es debido a que raramente los pacientes se presentan con problemas provocados solamente por la enfermedad neoplásica de base; ejemplo de esto es el hemoabdomen debido a ruptura esplénica por Hemangiosarcoma o hipoglucemia marcada debido a insulinoma. Como norma general frente a la inspección de cada paciente el ABC (vía aérea, respiración y aparato circulatorio) debe ser realizado, si se encuentra frente a una emergencia.
Partiendo de lo anteriormente expuesto podemos clasificar a las emergencias oncológicas como se detalla en la tabla 1
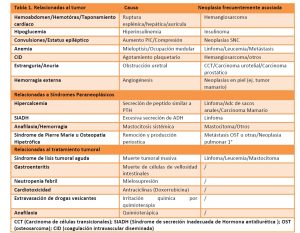
A continuación se detallaran emergencias seleccionadas por los autores que ocurren con mayor frecuencia en la clínica oncológica diaria.
Emergencias relacionadas al proceso tumoral
Hemorragias, hemoabdomen y derrames pleurales:
Dentro de las emergencias oncológicas que más a menudo se presentan a consulta, se encuentran las derivadas de ruptura de la neoplasia primaria o de grandes vasos tanto venosos como arteriales debido al crecimiento e invasión por parte del tumor en estas estructuras.

Esta situación es observada frecuentemente en tumores de piel, mamarios, cavidad oral y nasales. En estos casos la hemorragia será fácilmente identificada, por el contrario en situaciones donde la colecta de sangre se da en cavidades (torácica y/o abdominal) la detección puede ser más dificultosa.
Las neoplasias que provocan con mayor prevalencia este cuadro se detalla en la tabla 2. El mastocitoma debido a sus sustancias (aminas, citoquinas, etc.) pueden provocar sangrado espontaneo, debido mayormente a la liberación de heparina e histamina.
A continuación se detallan aspectos más comunes y abordaje clínico de las emergencias asociadas con hemorragias y derrames en cavidades.
Hemorragias tumorales externas
Los pacientes con sangrado crónico debido a tumores cutáneos son los que mayormente se ven en la clínica diaria, y generalmente vienen compensando está perdida. Sin embargo aquellos pacientes con hemorragias profusas y espontaneas, se presentan con signos de shock hipovolémico típico, mucosas pálidas, pulso acelerado, tiempo de llenado capilar lento y taquicardicos. Se debe considerar que a diferencia de un animal con pérdidas de sangre debido a trauma o cortes por accidentes, el paciente oncológico en general suele estar debilitado por la enfermedad y con menor capacidad de respuesta, por lo que la atención deberá ser muy precisa.
La atención inicial deberá procurar la hemostasia con los medios posibles, presión o torniquetes dependiendo la ubicación y extracción de sangre para evaluar hematocrito y solidos totales. Cuando sea necesario se debe ligar el vaso sangrante o realizar electrocoagulación. Sumado a esto, la atención de la situación de shock con los procedimientos habituales de fluidoterapia con cristaloides en principio y la consideración de transfusión de sangre entera o concentrado globular dependiendo de cada paciente. En algunas situaciones es indispensable realizar procedimientos quirúrgicos que controlen en forma definitiva la hemorragia (imagen 1).
Hemoabdomen
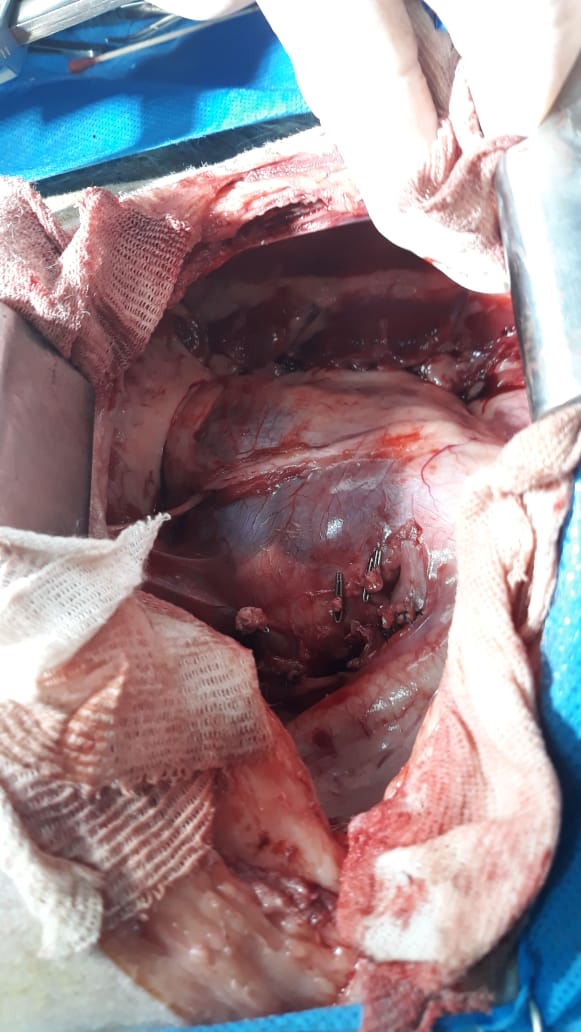
El hemoabdomen espontáneo es una urgencia oncológica la cual necesita una atención inmediata. Principalmente se produce por la enfermedad primaria, la cual esta mayormente representada por el hemangiosarcoma (HSC). La principal ubicación es a nivel esplénico (imagen 2), pero también puede encontrarse a nivel retroperitoneal e hígado entre otros. Por otro lado diferentes tipos de tumores (sarcoma histiocítico, sarcomas u otros), enfermedad metastásica o invasión de grandes vasos, con consecuente ruptura puede provocar esta entidad.
Los pacientes que se presentan con este cuadro suelen desarrollar los signos típicos de shock hipovolémico de forma abrupta. La distensión abdominal puede ser marcada o en algunos casos no tan visible. La presencia de dolor o abdomen en tabla también ayudara a identificar estos pacientes. Frente a la sospecha de líquido libre (sucusión positiva) es necesario la centésis abdominal que revelara la presencia de líquido sanguinolento. Se debe medir el hematocrito y solidos totales de circulación periférica del paciente y compararlos con los obtenidos en la muestra obtenida en la punción. Esto nos detallara además si hay una pérdida de sangre activa o no.
La atención inmediata, como se mencionó anteriormente, se debe realizar para la estabilización inicial del shock. La utilización de fluidoterapia con cristaloides debe realizarse con sumo cuidado por la posible hemodilución del paciente. La laparotomía exploratoria casi siempre es necesaria una vez estabilizado el paciente, para la resolución quirúrgica (esplenectomía en HSC de bazo o la lobectomía hepática por ejemplo). La transfusión sanguínea en la mayoría de los casos debe ser utilizada, pero siempre se recomienda realizarla una vez identificada la causa. Su aplicación en momentos inmediatos previos a la cirugía, intraquirúrgicos y posquirúrgicos redundara en una mayor tasa de éxito.
La extracción quirúrgica de cualquier órgano o neoformación debe ser enviada a histopatología para su análisis.
Derrames pleurales y Hemotórax
Los derrames pleurales se presentan cuando la cantidad de líquido en el espacio pleural supera a la capacidad de drenaje (obstrucción o compresión de vasos linfáticos/sanguíneos) o por aumento de la producción (irritación pleural, hipertensión, disminución de presión oncótica, neoplasias). El Hemotórax no relacionado a coagulopatías o traumas tiene como entidad primaria la neoplasia, y es provocado por invasión del parénquima pulmonar, compresión o isquemia, angiogénesis tumoral o ruptura del mismo.
Los pacientes que llegan con estas causas generalmente vienen con un cuadro compensado a menos que la ruptura espontanea sea la causa del distres respiratorio. Los signos de disnea leve, moderada o intensa según cronicidad y magnitud, taquipnea y letargia son los que predominantemente se presentan. A menudo el componente abdominal en la fase respiratoria se aprecia. Auscultación de sonidos hipofonéticos en tonos cardiacos y rales húmedos en tórax son encontrados en el examen clínico. La realización de eco FAST podrá revelar la presencia de líquidos sobre todo en aquellos pacientes donde la signología no es tan específica.
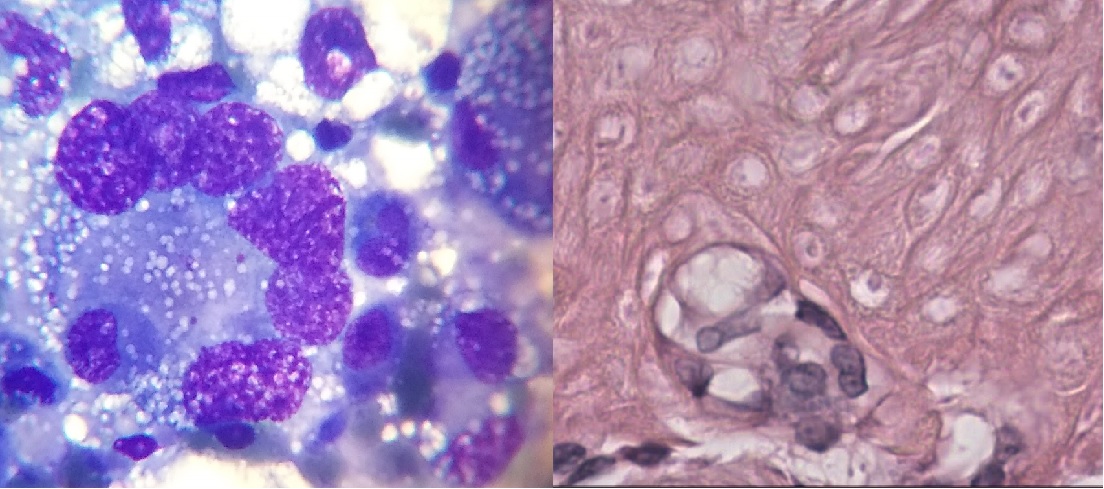
Los tumores habitualmente implicados en esta situación suelen ser linfomas o timomas en la especie felina. Los mesoteliomas pleurales (Imagen 3), las neoplasias primarias de pulmón y metástasis pulmonares se dan con mayor prevalencia en perros gerontes. En aquellos más jóvenes el linfoma mediastinal se presenta con mayor frecuencia.
La atención inmediata requiere drenaje del espacio pleural con toracocentesis o la colocación de tubos toracostomia en aquellos pacientes donde se requieren punciones diarias. La sedación permite la tranquilización del paciente para las maniobras a realizar y la disminución del consumo de oxígeno. La administración de oxigeno con mascara o jaula es indispensable. El manejo hemodinámico con fluidoterapia a base de cristaloides es necesario, teniendo sumo cuidado de no empeorar el derrame pleural. En todos los casos en que se conozca que el paciente es oncológico se debe preguntar por las medicaciones que está utilizando para no generar daños agregados en el tratamiento.
Una vez estabilizado el paciente se deberán realizar los estudios correspondientes para llegar al diagnóstico. El análisis del líquido de punción para análisis bioquímico y citológico. Las radiografías de tórax, una vez hecha la toracocentesis permitirá revelar estructuras en mediastino o nódulos distribuidos en el parénquima pulmonar. Estudios más complejos como la tomografía computada podrán ser necesarios en algunos pacientes.
Taponamiento cardíaco
Las causas del taponamiento cardiaco se deben a neoplásicas comúnmente involucradas aurícula derecha, como el hemangiosarcomas. Los quimiodectomas, carcinoma tiroideo ectópicos, mesotelioma, linfomas y focos metastásicos son causas de menor frecuencia.
Esta situación de urgencia suele ser causada por la acumulación de líquido en el saco pericárdico. Cuando el aumento de la presión intrapericardica está por encima de la de lleno diastólico se produce el taponamiento. El resultado clínico, es un compromiso hemodinámico grave, en el cual el animal se presenta letárgico, pálido, débil, taquipneico y taquicárdico. Los tonos cardiacos suelen estar apagados.
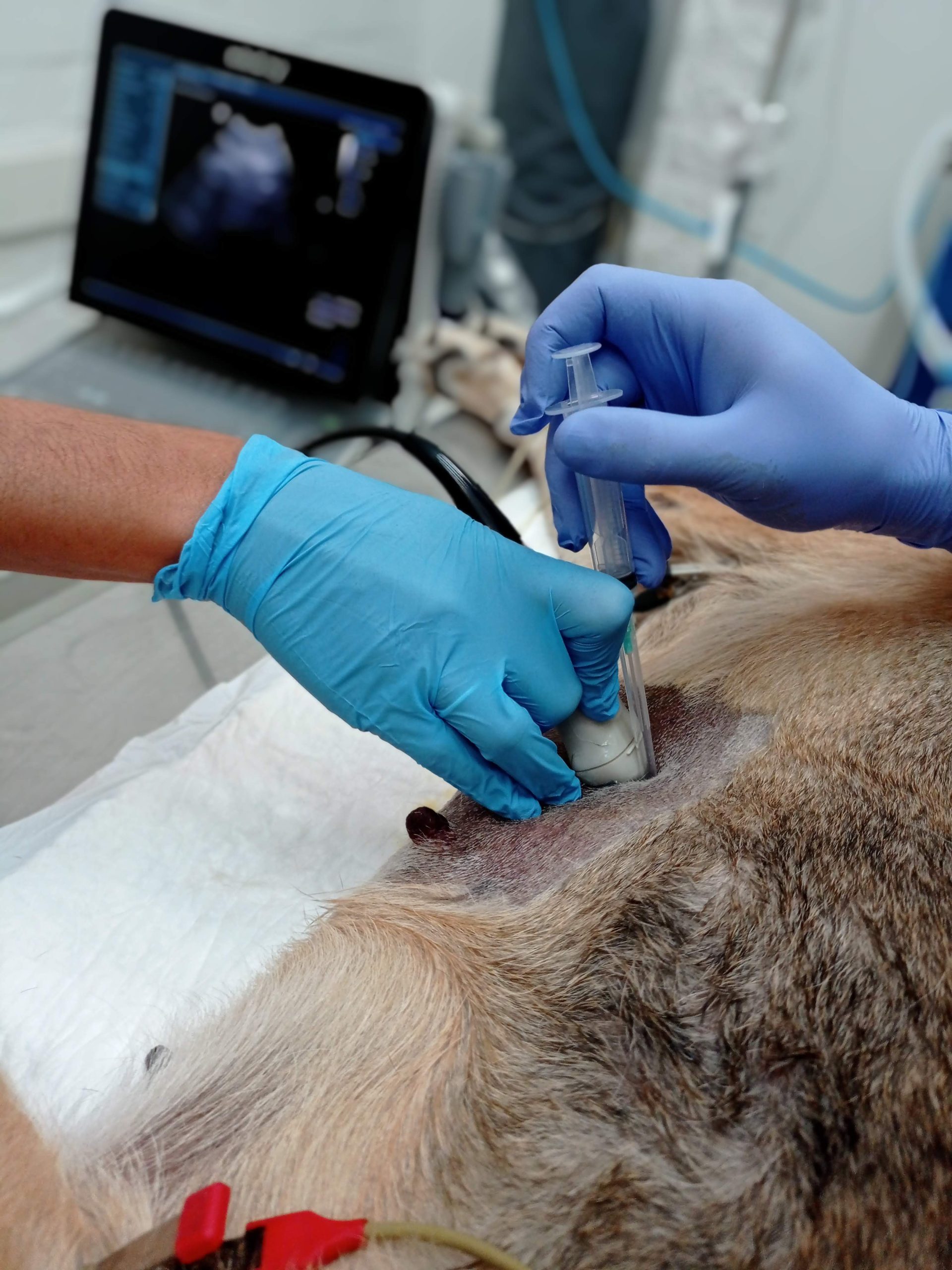
Ante la sospecha de la entidad, la utilización de la ultrasonografía permitirá identificar el cuadro y poder realizar la pericardiocentesis. La aplicación de la ecografía entrar en el saco pericardio sin provocar daños en el miocardio. Debido a esto es necesario la vigilancia electrocardiográfica cuando se realiza la maniobra para evaluar las posibles complicaciones. Se recomienda mantenerla durante las primeras 24 a 48 hs posteriores a la maniobra ya que puede estar asociada con la aparición de arritmias ventriculares.
Una vez resuelta la emergencia, se procederá a la estadificación del paciente y posible resolución quirúrgica para la eliminación del tumor o del saco pericárdico.
Convulsiones y status epiléptico
Las convulsiones generalizadas y el status epiléptico pueden deberse a neoplasias centrales primarias como meningiomas y gliomas o también debido a focos metastásicos de otro tumor primario.
Estos episodios se deben a compresiones por el crecimiento tumoral o a rupturas tumorales y/o hemorragias. Para el diagnostico se requieren imágenes tomográficas o de resonancia magnética.
La presentación habitual es en perros gerentes y en general suele haber signos previos de tipo neurológico como cambios de comportamiento, afecciones de pares craneales, afecciones oculares y de la visión entre otros.
El tratamiento requiere el uso de anticonvulsivantes como diazepam a repetición o en infusión continua, fenobarbital en bolos o propofol. Evaluar uso de glucocorticoides para disminuir la compresión como así también diuréticos de asa y manitol siempre que no se sospeche una hemorragia activa. Se puede considerar la cirugía para algunos casos de meningiomas o metástasis de localización accesible. En general los gliomas tienen un comportamiento agresivo y el pronóstico para la evolución es malo.
Emergencias relacionadas con síndromes paraneoplásicos
Hipercalcemia maligna:
La causa más común de hipercalcemia en pacientes caninos y felinos son las enfermedades neoplásicas. Se desestima la prevalencia real de esta entidad, pero se sugiere que en caninos que presentan linfoma, es de un 10-30% (más comúnmente asociado con linfoma T o mediastinal), más de un 25% con adenocarcinoma de glándulas apocrinas de saco anal y hasta un 25% en aquellos con mieloma. En felinos si bien el linfoma y el Carcinoma de células escamosas están entre las causas frecuentes, se desconoce su prevalencia real.
Varios mecanismos explicarían el aumento de calcio (Ca+2) en sangre, pero uno de los más importantes es la secreción de péptidos relacionados con la paratohormona (PTHrP). La acción de esta hormona es la de regular la homeostasis aumentando su reabsorción intestinal, resorción ósea y excreción renal.
La severidad del cuadro clínico generalmente se asocia a la elevación del calcio ionizado (biológicamente activo), más que a la fracción unida a proteínas o formando complejos con citrato o lactato. Generalmente los cuadros graves se presentan con concentraciones de calcio > a 18 mg/dL (rango normal 8-12 mg/dL), pero la signología comienza con cualquier elevación. El signo predominante en estos pacientes es poliuria/polidipsia (PU/PD), debido a insensibilidad de túbulos contorneados distales a la acción de la hormona antidiurética (ADH); esta situación no es tan frecuente en pacientes felinos. También se produce una disminución del flujo sanguíneo renal, debido al afecto vasoconstrictor en arteriolas aferentes y consecuente elevación en urea y creatinina. Es común encontrar depósitos cálcicos en parénquima renal, por lo tanto en conjunción de todos estos factores se verá deteriorada la función del órgano. Vómitos, diarrea, estreñimiento, letargia y problemas cardiovasculares debido a desequilibrios electrolíticos pueden aparecer en algunos pacientes. En casos severos postración o ataxia, convulsiones y muerte.
Se debe diferenciar más allá de las causas neoplásicas, el hipoadrenocorticismo o insuficiencia renal crónica e hipercalcemia idiopática en gatos. Como se mencionó anteriormente el calcio ionizado es el causal del cuadro y es el que se debería medir, siempre que sea posible; las formulas corregidas no son específicas.
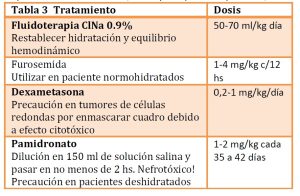
El tratamiento deberá estar apuntado a corregir la hipercalcemia sin olvidar que la causa base es la neoplasia, por lo cual la estabilización del paciente y diagnóstico de enfermedad primaria es necesario (tabla 3). El uso de fluidoterapia con ClNa al 0.9% para corregir el porcentaje de deshidratación, diuréticos de asa para aumentar la eliminación de calcio o en casos más agresivos el uso de bifosfonatos, pamidronato o ácido zoledrónico. El uso de corticoides con el fin de evitar la absorción de calcio y sensibilización de túbulos distales a ADH, solo deben ser utilizados si ya se tiene el diagnostico o asegurándose de tomar muestras (linfonodos en linfoma por ejemplo) para evitar el enmascaramiento del cuadro.
Emergencias relacionadas con el tratamiento antitumoral
Para poder entender los efectos secundarios probables debido al uso de agentes quimioterapéuticos, los cuales pueden tener consecuencias graves para determinados órganos o conducir a la muerte del paciente, es necesario mencionar ciertas funciones de los mismos y algunas generalidades.
El uso de agentes citostáticos para el tratamiento de enfermedades neoplásicas en protocolos de dosis máxima tolerada (DMT), tiene como fin la muerte de células tumorales debido a la interrupción de la división celular. El empleo de este esquema permite la acción de uno o varios agentes antitumorales en dosis alta, interrumpidos por un intervalo de tiempo que permite a las células normales del organismo recuperarse y reestablecerse. Las más afectadas debido a su alta tasa de duplicación son los enterocitos ubicados en las criptas y vellosidades intestinales y células hematopoyéticas, principalmente: neutrófilos, plaquetas y linfocitos.
Los agentes quimioterápicos también se asocian con daños propios de cada fármaco sobre determinados órganos. Debido a esto es posible encontrar cardiotoxicidad, más comúnmente en pacientes caninos con enfermedades cardiacas preexistentes; asociada a antraciclinas (especialmente doxorubicina) o falla renal aguda en felinos debido a esta última. Por otro lado se sabe que muchos agentes tienden a poder producir lesiones tisulares graves si las mismas se extravasan en el momento de la aplicación del fármaco.
Otra forma de tratamiento comúnmente aplicada hoy día, es la quimioterapia antiangiogénica o metronómica. El fundamento de la misma es provocar su acción sobre el microambiente tumoral y la vascularización del mismo, más específicamente en las células endoteliales neoplásicas. Para lograr esto se utilizan fármacos citostáticos alquilantes (ciclofosfamida, clorambucilo o lomustina) en conjunto a un antiinflamatorio no esteroide (AINEs), en dosis bajas y diarias o en días alternos, dependiendo el protocolo. Debido al uso de este último agente la aparición de gastroenteritis hemorrágicas, si bien no es un signo frecuente, puede llegar a convertirse en una emergencia debido a ulceraciones o perforaciones gastrointestinales.
A continuación se detallan consecuencias más comúnmente asociadas con la acción de la quimioterapia
Neutropenia febril:
La presentación de la neutropenia inducida por quimioterapia (NIC) y neutropenia febril (NF) puede ser debido a la aplicación de agentes citostáticos con potencial mielotóxico o debido a la neoplasia primaria; ya sea por enfermedades hematopoyéticas con ocupación y agotamiento medular (Linfoma/leucemia) o por metástasis. La NIC, es uno de los signos secundarios de mayor prevalencia en medicina veterinaria. Sin embargo la NF y consecuente sepsis, no es una presentación frecuente pero produce una verdadera emergencia. Para poder realizar un correcto abordaje hay que tener en cuenta que las bacterias de la microbiota intestinal son las que pueden translocarse y provocar esta entidad.
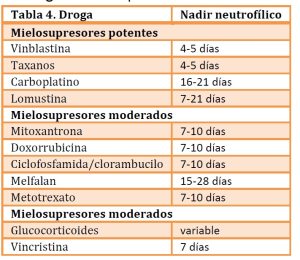
Es necesario conocer el potencial mielotóxico de cada droga citotóxica y en qué momento puede provocar el nadir neutrofílico (tabla 4), para poder reconocer tempranamente el origen del cuadro y si el mismo es debido a un bajo conteo neutrofílico.
Como primera medida la identificación temprana de signos correspondientes con shock séptico (membranas mucosas congestivas, hipertermia, tiempo de llenado capilar <1”, etc.) permitirá un abordaje terapéutico inmediato. La colocación de un catéter con toma de muestras para hemograma, bioquímica sanguínea con glucemia y urianálisis son parte de la base de datos mínima. Se considera neutropenia inducida por quimioterapia (NIC) cuando el conteo se encuentra entre 1000-2000 células/ul, aunque un cuadro agudo es más común encontrarlo con recuentos por debajo de las 1000 c./ul.
Si bien en medicina humana los protocolos standard para pacientes neutropénicos está bien descripta no sucede lo mismo en veterinaria. Así mismo es posible realizar una transpolación y poder caracterizar el cuadro como se ha realizado en estudios.
Los pacientes podemos clasificarlos en dos categorías:
Categoría I NIC: pacientes asintomáticos con conteos por arriba de 1000 neutrófilos(n)/ul generalmente no necesitan tratamiento pero si instrucción de los propietarios para poder realizar el seguimiento ambulatorio. Con conteos por debajo de 1000 n/ul sin fiebre o signología asociada, es controversial el uso empírico de antibióticos de amplio espectro y será considerado su utilización en cada caso individual. Por otro lado el uso de factores estimulantes de colonia de granulocitos (G-CSF) para aumentar el conteo de neutrófilos o el carbonato de litio (antidepresivo utilizado en medicina humana que tiene como efecto secundario aumento del recuento de la serie blanca) también deberá ser evaluado debido a la controversia entre los diferentes estudios.
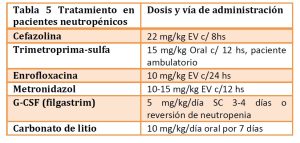
Categoría II NIC: si bien el paciente séptico usualmente presenta un cuadro febril, debe ser considerado que por su bajo recuento neutrofílico podría llegar a haber una inadecuada producción de citoquinas y ausencia de estimulación hipotalámica. Es necesario por lo cual englobar toda la signología e identificar el origen: urianálisis, rx tórax (neumonía), etc. La instauración de fluidoterapia a 1,5 veces la dosis de mantenimiento y antibióticoterapia (sulfa-trimetroprim o cefazolina-enrofloxacina) (tabla 5). Generalmente los pacientes tienden a mejorar en las primeras 24 hs acomodando sus parámetros y constantes fisiológicas. Aquellos que no lo hacen es necesario considerar hemocultivos o punción de medula ósea para poder identificar bacterias resistentes o infiltración medular debido a la enfermedad primaria.
Gastroenteritis inducida por quimioterapia:
La mayoría de los pacientes, tanto felinos como caninos, tienen una buena tolerancia a la toxicidad inducida por quimioterapia en el tracto gastrointestinal. Aproximadamente un 20-25% de pacientes presentan diarrea o vómito y menos de un 5% comprenden realmente una emergencia. Este último es provocado por daño secundario a células epiteliales intestinales o estimulación vía aferente hacia la zona quimiorreceptora gatillo (ZQG) u otros centros cerebrales, mayormente inducidos por receptores serotoninérgicos (5-HT3). La aparición de vómito generalmente se da en las primeras 24 a 48 hs, y con menor frecuencia luego de 6 a 7 días postaplicación. La diarrea es un signo de aparición más tardía, 3 a 5 días postratamiento y provocado por el daño citotóxico directo sobre el epitelio intestinal o desbalances enzimáticos. Por otro lado es posible que ocurra en momentos de neutropenia inducida por quimioterapia. La aparición de melena o el llamado vomito en “borra de café” es una posibilidad con el uso de AINEs (imagen 4).
Como se mencionó anteriormente las emergencias provocadas debido a toxicidad en el sistema gastrointestinal no son frecuentes, pero cuando ocurren deben ser tratados como una emergencia debido a que la deshidratación, shock hipovolémico y/o sepsis pueden ocurrir en estos casos.
A continuación se detallan distintos fármacos utilizados en el tratamiento; cabe aclarar que el vómito y la diarrea como consecuencia del tratamiento antineoplásico no presenta un abordaje distinto al provocado por otras entidades.
Metoclopramida, Ondasetrón y Maropitant: son fármacos comúnmente usados como tratamiento antiemético con eficacia demostrada en pacientes bajo protocolos quimioterápicos. La metoclopramida actúa a nivel central y periférico, por su lado el ondasetrón provoca su acción actuando sobre receptores serotoninérgicos y generándose un sinergismo con el anterior; tiene una gran efectividad como preventivo. Por último el citrato de maropitant es uno de los fármacos más recientes actuando sobre receptores neurocinina-1 (NK-1) y ha demostrado gran efectividad en la prevención y tratamiento del vomito causado por agentes citostáticos.
Subsalicilato de bismuto: protector oral que estimula la absorción de fluidos y electrolitos a través de la pared intestinal (acción antisecretora) y cuando es hidrolizado a ác. Salicílico inhibe la síntesis de prostaglandinas (PGs) responsables de inflamación e hipermotilidad intestinal.
Sucralfato: es un complejo de aluminio el cual forma en el tracto digestivo en conjunto con albumina y fibrinógeno un complejo adherente en el lugar ulcerado, protegiendo de la acción de ácidos. También inhibe la acción de la pepsina.
Antibióticos: el uso de antibióticos debe ser utilizado con criterio individualizado en cada paciente. En aquellos pacientes neutropénicos es importante utilizar antibióticos de amplio espectro. Si el recuento de neutrófilos es normal solo deben ser utilizados como reguladores de la flora bacteriana. El metronidazol a 10 mg/kg cada 12 hs o tilosina a 25 mg/kg/día (aumento de la proporción de enterococcus spp.) son frecuentemente usados.
Síndrome de lisis tumoral aguda:
Este síndrome se genera debido a la liberación del contenido intracelular por la muerte celular, producida por el tratamiento quimioterápico. Se han reportado casos producidos por el efecto del tratamiento radioterápico y hasta con el uso de AINEs. Es una situación poco frecuente y más comúnmente visto en pacientes con enfermedades quimiosensibles (linfoma/leucemia); se ha observado que linfocitos malignos presentan 4 veces más fosforo que aquellos normales.
La presentación genera siempre una emergencia debido a la liberación de potasio, ácidos nucleicos, calcio y fosforo, los cuales se encuentran en baja concentración en el medio extracelular. La acidosis láctica se produce debido a la apoptosis marcada y provoca un síndrome de respuesta inflamatorio sistémico (SIRS) inducida por la liberación de citoquinas, lo que puede culminar en insuficiencia renal o falla orgánica múltiple (FOM). La nefrotoxicidad del cuadro se produce principalmente por los depósitos cálcicos.
Los pacientes que se presentan con este síndrome se encuentran postrados o letárgicos, con vómito y/o diarrea, taquicárdicos o bradicardicos, braquipneicos o taquipneicos, con pulsos débiles o aumentados y con tiempo de relleno capilar aumentados o disminuidos, por lo cual la signología es variable. Los análisis de sangre demostraran el aumento de potasio y fosforo, con valores de hipocalcemia o hipercalcemia.

El tratamiento consiste en instaurar rápidamente un control del equilibrio hemodinámico, mantenimiento del flujo sanguíneo renal y depuración de sustancias toxicas. La aparición de hiperkalemia puede dar alteraciones en el ECG generando arritmias, por lo cual debe ser corregido (tabla 6). El uso de ClNa 0.9 % en rangos de 2 a 3 veces el mantenimiento es necesario, así como el uso de antieméticos para evitar el empeoramiento del desequilibrio hidroelectrolítico.
Este síndrome generalmente sucede con altas cargas tumorales y en neoplasias sensibles a los tratamientos, por lo cual es necesario identificar estos pacientes. Para reducir la incidencia de aparición es posible reducir las dosis de quimioterapia o radioterapia en el inicio del tratamiento, o seleccionar drogas con menor carácter citotóxico.
Extravasación de drogas:
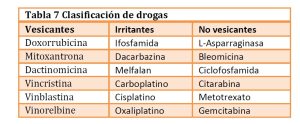
La extravasación de las drogas oncológicas (imagen 3) es un problema que puede ocurrir ya sea por una mala colocación del catéter, movimientos del paciente en el momento de la aplicación del citostatico o, aun realizando todo correctamente, puede haber aumento de permeabilidad de los vasos sanguíneos permitiendo el derrame hacia el espacio extravascular. La clasificación de las drogas oncológicas según su capacidad de daño a los tejidos se describe en la tabla 7
La utilización continua de una vena para la aplicación de los agentes citostáticos provoca flebitis, lo que puede predisponer a la extravasación. Debido a esto es necesario el cuidado de las mismas y solo utilizarlas para la canalización y aplicación de la quimioterapia. Para la extracción de sangre siempre se recomienda vena yugular.
Si se produce el derrame de la droga se debe actuar rápidamente:
- Interrupción del paso de la droga sin extracción del catéter.
- Extracción de la droga mediante la aspiración suave y extracción del catéter
- No diluir con fisiológica ni aplicar corticoides subcutáneos.
- Aplicar compresas frías (antraciclinas) por 20 min 4 veces por día / Aplicar compresas calientes (alcaloides de la vinca)
- Aplicar antídoto: dimetilsulfoxido tópico o dexrazoxano (antraciclinas) a 500 mg/m2 EV en una vena diferente en 15 minutos (mayor efectividad aplicado dentro de las 6 hs). Infiltración con Hialuronidasa (150 U/ml) 1 ml por cada ml de fármaco extravasado en alcaloides de la vinca
Luego del manejo inicial los pacientes necesitaran cuidados de la herida diarios e incluso reparación quirúrgica. En casos de mayor gravedad es necesario realizar la amputación del miembro, por lo cual es importante un manejo cuidadoso y tranquilo del paciente.